As causas de dor no joelho são as mais diversas, com livros e livros falando sobre todos os sintomas.Este artigo vai mostrar as causas mais comuns, aquelas que os ortopedistas e traumatologistas atendem no consultório todos os dias!
Agora vamos ao texto, conheça as principais causas de dores no joelho:
1 – Cisto de Baker

O Cisto de Baker é também chamado de cisto poplíteo. Trata-se de um inchaço na bursa* poplítea, que fica na parte de trás do joelho, entre o tendão e o músculo da panturrilha. O Cisto de Baker ocorre em decorrência de um aumento na produção de líquido sinovial, que é o o lubrificante das articulações. Normalmente, é resultado de uma patologia intra-articular do joelho, como artrite, artrose, lesão na cartilagem, lesões meniscais ou ligamentares.
*Bursa é o nome dado à pequena bolsa de líquido lubrificante que fica entre o osso e o músculo ou tendão. Existem centenas delas por todo o corpo.
O Cisto de Baker pode causar inchaço na região posterior do joelho e provocar desconforto ou dor nessa área. Por vezes, essa dor se origina do cisto, mas é muito mais comum estar relacionada ao problema primário que levou ao surgimento do Cisto de Baker.
Como saber se tem cisto de Baker:
- Dor atrás do joelho: apesar de, na maioria das vezes, ser indolor, o cisto pode provocar dor quando é muito grande.;
-
Rigidez: o cisto pode causar dificuldade de flexão do joelho quando for muito extenso;
-
Sentir uma estrutura semelhante a um balão cheio de água na região posterior do joelho: quando o inchaço da bursa poplítea é grande, um nódulo pode ser visto na parte de trás do joelho como uma pequena bolsa cheia de líquido. Ele pode ser sentido embaixo da pele e é mais facilmente visto quando a perna está esticada..
Quais as possíveis causas do Cisto de Baker?
O Cisto de Baker é bastante comum e as principais causas são patologias intra-articulares. O que acontece é que muitas pessoas tem alguma comunicação capsular na região posterior do joelho. Se existir alguma patologia no interior do joelho que cause edema articular (aumento do líquido interno), este líquido também vai ir para a região de trás do joelho, causando o cisto.
O Cisto de Baker é mais propenso a surgir em idosos, pois eles têm mais chances de desenvolver doenças articulares.
Diagnóstico
Cistos de Baker são sentidos e vistos quando estão bem grandes, mas geralmente não apresentam sintomas e são pequenos demais.
O diagnóstico do Cisto de Baker é realizado por um médico ortopedista. Geralmente o exame físico, sem qualquer exame complementar é suficiente.
Tratamento
O tratamento deve ser focado na causa, que geralmente é uma lesão intra-articular. A exérese do cisto é uma raridade, ocorrendo naqueles casos que a doença cause muita dor ou comprima alguma estrutura importante, como vasos e nervos.
O Cisto de Baker normalmente desaparece sozinho após o tratamento da causa do aumento de produção do líquido sinovial. Ele por si só não apresenta grande risco à saúde!
2 – Síndrome Anserina ou Tendinite da Pata de Ganso
Apesar de ser comum, a Síndrome Anserina não é muito conhecida. Ela é popularmente chamada de Tendinite da ‘pata de ganso’.
E por que esse nome? O conjunto dos tendões de três músculos na região medial do joelho (sartório, grácil e semitendinoso) é chamado de “pata de ganso” por sua aparência, que lembra a pata da ave.
A Síndrome Anserina é a existência de tendinite e/ou bursite anserina no local. A tendinite é quando há inflamação na inserção dos tendões, já a bursite ocorre quando a bursa inflama, causando dor.
A Síndrome Anserina é causada principalmente por sobrecarga naquela musculatura. Aparecendo mais naqueles pacientes sedentários que fizeram algum esforço a mais. Porém também pode ocorrer por trauma local, menos comum.
Podemos destacar três fases da Síndrome Anserina: aguda, subaguda e crônica. A primeira é a mais dolorosa. Segue então com a fase de degeneração e, então, por último a fase de resolução do problema.
O diagnóstico precoce é essencial para um bom prognóstico e respectiva recuperação da Síndrome Anserina.
- O processo inflamatório do tendão pode ser desencadeado por alguns fatores, como:
- sobrecarga: fazer um esforço maior que a possibilidade;
- microtraumatismos de repetição: isso pode acontecer no ambiente laboral ou esportivo, através da repetição exagerada de um mesmo movimento com ou sem resistência;
- em pessoas com Diabetes Mellitus;
- traumas;
- retração da musculatura posterior da coxa (encurtamento);
O tratamento da Síndrome Anserina consiste no repouso do joelho afetado, crioterapia (compressas de gelo por 10 minutos), fisioterapia e medicamento anti-inflamatório. Alguns pacientes podem precisar dormir com um travesseiro entre as coxas no início do tratamento.
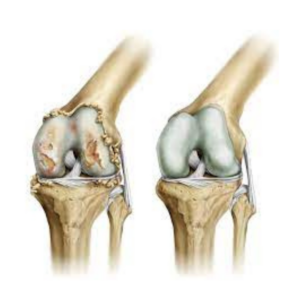
3 – Artrose no Joelho

Não adianta!! A cada toque do relógio nós ficamos um pouco mais velhos. Então vamos somando os toques e chegamos a terceira idade. A melhor idade, certo??
Os sintomas iniciais de artrose no joelho incluem dor, rigidez e limitação de movimento. A progressão da doença geralmente é lenta, mas pode levar a falha com dor e deficiência.
Dor e rigidez, particularmente após exercício, são os principais sintomas iniciais, resultando em consideráveis impacto na capacidade de realizar atividades de vida diária.
Se seus joelhos não estão lhe ajudando a tornar esse período da “melhor idade” realmente o melhor de todos, então você precisa ler todo o artigo de Artrose no Joelho.
4 – Lesão Meniscal

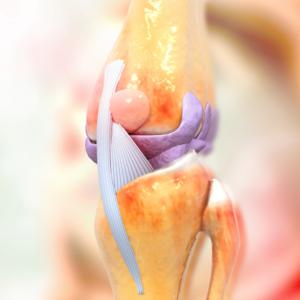
Os meniscos são estruturas fibrocartilaginosas que ficam entre a tíbia e o fêmur dentro da articulação do joelho. São dois, o menisco medial e o menisco lateral.
Eles são conhecidos como os “amortecedores” do joelho, mas também possuem outras importantes funções: estabilidade, lubrificação e congruência articular.
Você está com dor no joelho e falaram que é lesão no menisco? Ou então, foi no especialista e ele quer operar você? Ou apenas é aquele curioso da internet?
Que tal saber tudo de lesão meniscal? Só ler o artigo completo sobre Lesões Meniscais.
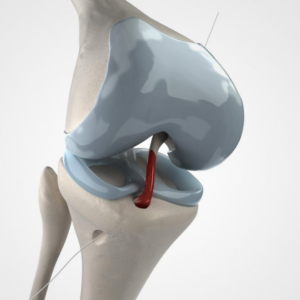
5 – Lesão do Ligamento Cruzado Anterior

Se tem algumas lesões comuns nos esportes são a lesão do ligamento cruzado anterior e lesões meniscais. Qualquer atleta amador de futebol, basquetebol ou handebol já ouviu falar ou conhece alguém.
Os sintomas de lesão do ligamento cruzado anterior são divididos em agudos e crônicos. Sintomas agudos estão relacionados ou entorse/trauma inicial e são principalmente dor e edema na articulação acometida, podendo ser de alta intensidade.
Passados algumas semanas após o evento inicial, seguindo um tratamento médico adequado.O paciente pode evoluir sem sintomas ou manter sintomas de dor e instabilidade. Que é a sensação que o joelho está frouxo/solto.
Também podem estar associados sintomas de diminuição do movimento do joelho e diminuição da massa muscular do membro acometido.
A quantidade e a permanência dos sintomas varia de acordo com o paciente, grau da lesão e presença de outras lesões associadas (lesões multiligamentares, lesões cartilaginosas, lesões meniscais).
Vamos saber tudo sobre a lesão do LCA? Só ler o artigo abaixo que escrevi para você AQUI:
6- Lesão do Ligamento Colateral Lateral

O Ligamento Colateral Lateral (LCL) localiza-se na parte lateral (externa) do joelho, ligando o fêmur ao osso da perna (fíbula).
Causas
Quando se trata da lesão do LCL, a maioria acontece quando o joelho é forçado para a lateral devido ao movimento de rotação ou de um trauma na parte interna do joelho. As lesões isoladas do ligamento colateral lateral ocorrem com o joelho parcialmente flexionado. Se o joelho estiver totalmente estendido, uma força colocada medialmente também pode lesionar outras estruturas laterais (canto póstero-lateral), aumentando a gravidade da lesão.
Entre as causas de lesão do ligamento colateral lateral, podemos citar:
- Entorse;
- Trauma direto na parte interna do joelho que o force para a lateral;
- Esportes de contato (Ex: futebol, futebol americano, rugby).
Manifestações Clínicas
Os sintomas dependem da gravidade da lesão. Lesões parciais tendem a causar dor lateral e edema local, já lesões totais podem incluir sintomas de instabilidade lateral. Quando a lesão é combinada, associada com a ruptura de outros ligamentos, como o canto póstero-lateral, LCA e LCP, além de sintomas de dor e edema, associam graus variados de instabilidade articular.
Diagnóstico
O diagnóstico é realizado através do exame clínico, podendo ser complementado com exames de raio-X e ressonância magnética do joelho.
Tratamento
O tratamento inicial corresponde à aplicação de gelo, analgesia, uso de anti-inflamatórios e repouso. Alguns casos o membro é imobilizado para uma melhor analgesia por curto período. Muletas podem ser necessárias para uma mobilidade mais confortável. Casos onde existe instabilidade ligamentar ou associação com outras lesões podem ter tratamento cirúrgico.
O tratamento vai depender do caso do paciente, mas podemos citar:
- Uso de analgésicos e anti-inflamatórios;
- Repouso;
- Compressas de gelo;
- Manter o joelho elevado sempre que possível para ajudar a diminuir o edema;
- Uso de faixas e bandagens (órteses) para imobilizar o joelho;
- Uso de muletas para diminuir a sobrecarga de peso sobre o joelho acometido;
- Tratamento fisioterápico;
- Em casos mais graves cirurgia.
7- Condropatia Patelar
Você já ouviu falar em Condropatia Patelar?
“Condro = Cartilagem, Patia = patologia” – Trata-se de uma doença que acomete o tecido de revestimento interno da patela (ou rótula), osso localizado na face anterior dos joelhos. Este tecido de revestimento é chamado de cartilagem.
A Condropatia Patelar também é conhecida como Condromalácia é um problema muito comum, que pode acometer tanto homens quanto mulheres e que aumenta sua incidência conforme a faixa etária.
E o que causa a Condropatia Patelar? A causa exata ainda é desconhecida, mas segundo a literatura, acredita-se que esteja ligada a fatores anatômicos, histológicos e fisiológicos, que tem como consequência o desgaste e amolecimento da cartilagem envolvida. Entorses de joelho, hiperpressão e sobrecarga patelar, instabilidades; associados a hipotrofias musculares em quadríceps são os fatores mais comuns.
A lesão inicial, independente do tamanho, gera um processo de reparo tecidual através de um processo inflamatório local. Neste momento os sintomas de dor e edema aparecem. O resultado desta reparação é um tecido diferente da cartilagem nativa, muito mais frágil. Se o fator causador não for resolvido esse tecido pode novamente lesar-se e aumentar o tamanho da lesão progressivamente, até realmente a lesão chegar ao osso subcondral, iniciando um processo de osteoartose.
Quais os sintomas?
A Condropatia Patelar tem como característica a dor na região anterior do joelho. Outras manifestações são: crepitação (“estalidos e sensação de areia dentro do joelho”), dor ao permanecer com o joelho fletido por muito tempo, dor ao subir e descer escadas, ao agachar-se e edema local.
Para o diagnóstico, deve-se realizar o exame físico do joelho e ocasionalmente uma ressonância magnética.
Se o paciente é diagnosticado com Condropatia Patelar, o médico normalmente indica um tratamento não cirúrgico inicialmente, com medicação e fisioterapia adequados. O melhor médico para prescrever o tratamento ideal é o ortopedista especializado em joelho.
Atualmente, o Ácido Hialurônico é utilizado no tratamento da Condropatia Patelar, atuando como viscossuplementação no joelho para proteger a cartilagem e repará-la adequadamente.
Quais as recomendações mais frequentes no tratamento da Condropatia Patelar?
-
- Diminuir ou suspender a realização de exercícios e esportes de alto impacto ou atividades que podem causar a lesão;
-
- Fortalecer os músculos progressivamente para reequilibrar biomecanicamente o joelho. É importante realizar exercícios leves e de pouco impacto;
-
- Evitar sobrecarregar o joelho;
-
- Evitar cruzar as pernas por períodos prolongados;
-
- Evitar subir e descer escadas nas crises de dores;
- Fazer uma avaliação com um ortopedista especialista em joelho.
E aqui seguem mais algumas causas de dores no joelho, porém bem menos comuns:
8- Necrose avascular do joelho

A necrose avascular do joelho ou osteonecrose, caracteriza-se pela morte do tecido ósseo de determinada parte do joelho, geralmente o côndilo femoral medial. As causas ainda não estão totalmente elucidadas, podendo ser motivados por alterações vasculares, metabólicas, etc. A necrose pode evoluir para colapso ósseo, aumentando muito o risco de artrose.
Tipos
Existem 2 formas da doença se manifestar. A forma idiopática espontânea, que é quando não existe uma causa elucidada, ocorre em pacientes idosos (>55 anos), acometendo uma única articulação. Já a forma secundária geralmente tem um causador (uso de medicamentos esteróides, abuso de álcool, HIV, doenças vasculares, metabólica, entre outras causas) e pode acometer diversas articulações simultaneamente.
Manifestações Clínicas
A sintomatologia depende do tipo de necrose. Aquelas que possuem uma causa (jovens) tendem a ter menos sintomas dolorosos, porém ocorrem com uma maior gravidade. Pacientes idosos experimentam sintomas de alta intensidade, necessitando de um tratamento clínico mais agressivo, porém a lesão tende a ser menos grave.
Diagnóstico
É imprescindível que o paciente procure um ortopedista. A suspeita diagnóstica ocorre quando o paciente jovem tem dor no joelho e apresenta algum fator de risco para necrose, ou então, quando um paciente idoso queixa-se de dor aguda e de forte intensidade, sem qualquer história de trauma ou entorse.
O médico irá realizar um exame meticuloso, além de analisar exames de imagem, como raio-X e ressonância magnética.
Tratamento
O tratamento inicia com medidas analgésicas: medicamentos, gelo, retirada da carga sobre o membro acometido. A reabilitação com fisioterapias deve ser indicada também.
O tratamento cirúrgico varia desde descompressão daquelas áreas de necrose, osteotomias, até artroplastias (prótese) de joelho. O tipo de cirurgia vai depender do estágio da doença, por isso que o diagnóstico precoce é fundamental!
9- Osteocondrite

A Osteocondrite, também conhecida como osteocondrose, é uma doença do osso subcondral (abaixo da cartilagem articular).
Trata-se de uma condição patológica adquirida, onde o osso subcondral torna-se avascular, desestabilizando a cartilagem. Se não ocorrer a reversão do processo (consolidação), o complexo osso-cartilagem, sujeito a forças de impacto e de cisalhamento, pode separar-se completamente do seu leito ósseo, determinando irregularidade articular e até a formação de corpos livres.
Então, na osteocondrite o osso e a cartilagem perdem suprimento de sangue, causando uma lesão que pode evoluir para um destacamento de uma área óssea com cartilagem.
Porém, causa disso ainda não é bem clara, embora, suponha-se que ela aconteça devido a uma sequência de pequenas lesões (micro traumas de repetição) podendo estar relacionado à prática excessiva de esportes e atividades físicas. Esses micro traumas vão danificando os vasos sanguíneos locais causando a lesão.
Manifestações Clínicas
Entre seus sintomas, podemos citar:
- Dor no joelho: um dos principais sintomas.
- Edema no joelho: essa é uma resposta do corpo à lesão.
- Fraqueza: o paciente pode sentir dificuldade de realizar movimentos, consequência da hipotrofia muscular secundária.
- Estalidos e bloqueios articulares: ocorrem quando há um corpo livre (destacamento da lesão osteocondral).
Diagnóstico
O diagnóstico é realizado por um médico ortopedista, que faz o exame físico do joelho, identificando o derrame, o local da dor característico (face medial do côndilo lateral do fêmur), sinal de Wilson (manobra provocativa da dor no local da lesão) e atitude em rotação externa do membro (atitude de proteção).
Para a confirmação do diagnóstico, é necessário realizar exames de imagem, principalmente, a radiografia e a ressonância magnética. Com eles será possível identificar o nível de gravidade da lesão e o médico especialista poderá indicar o melhor tratamento para o paciente.
Tratamento
Quando não tratada, a osteocondrite pode levar a alterações degenerativas precoces da articulação. Para os casos menos graves, o médico pode indicar o uso de medicamentos analgésicos e anti-inflamatórios, além do uso de muletas para evitar peso excessivo no joelho lesionado.
Por isso é necessário suspender a prática de esportes e atividades físicas para que o joelho não seja sobrecarregado até a completa consolidação da lesão e regressão dos sintomas. Se não houver melhora com esses procedimentos é que o médico opta pela cirurgia.